Diabetes mellitus a dermatologické ochorenia
Diabetes mellitus and skin disorders
The authors analyze the problems of incidence of skin disorders associated with diabetes mellitus, most frequently with its second type. They present a brief overview of a possible impact of glucose and insulin on individual structures of dermis. They divide diseases associated with diabetes mellitus, based on literary data, into 5 groups: diabetic angiopathy and neuropathy (diabetic foot, legs ulceration, diabetic bulla, erysipeloid erythema, diabetic rubeosis), skin and mucous tissue infections (bacterial, mycotic, viral and Kaposi sarcoma), immune-mediated dermatoses (necrobiosis lipoidica diabeticorum, granuloma anulare disseminatum, scleredema diabeticorum, pemphigoid, vitiligo, psoriasis, lichen ruber planus, reactive perforating collagenosis), metabolism-related dermatoses (yellow nail syndrome and wax-like skin, diabetic stiffening of joints, eruptive skin xanthomas, carotenoderma, hemochromatosis, porphyria cutanea tarda) and insulin-related dermatoses (acanthosis nigricans, multiple fibroma molle related to obesity, pruritus, lipodystrophy – local skin reactions to insulin and systemic allergic erythema, lipoatrophy, lipohyperthrophy). The authors point to the refractory character of treatment of some of the above mentioned diseases, as not every modification of glycaemia can bring a benefit in their treatment.
Key words:
diabetes mellitus, diabetic angiopathy and neuropathy, skin and mucous tissue infections, immune-mediated dermatoses, metabolism-related dermatoses, insulin-related dermatoses
Received:
10. 2. 2017
Accepted:
1. 3. 2017
:
Klaudia Péčová Jr; Juraj Péč; Roman Šutka
:
Dermatovenerologická klinika Jesseniovej LF UK a UNM, Martin
:
Forum Diab 2017; 6(1): 31-36
:
Autori analyzujú problematiku výskytu dermatologických ochorení asociovaných s diabetes mellitus, najčastejšie jeho druhý typ. Uvádzajú stručný prehľad možného vplyvu glukózy a inzulínu na jednotlivé štruktúry dermis. Ochorenia asociované s diabetes mellitus, na základe literárnych údajov, rozdeľujú do 5 skupín: diabetická angiopatia a neuropatia (diabetická noha, ulcerácie nôh, diabetická bulóza, eryzipeloidný erytém, diabetická rubeóza), infekcie kože a povrchových slizníc (bakteriálne, mykotické vírusové a Kaposhiho sarkóm), imunologicky mediované dermatózy (necrobiosis lipoidica diabeticorum, granuloma anulare disseminatum, scleredema diabeticorum, pemphigoid, vitiligo, psoriáza, lichen ruber planus, reaktívna perforujúca kolagenóza), metabolizmom vyvolané dermatózy (syndróm žltých nechtov a voskovej kože, diabetické tuhnutie kĺbov, eruptívne xantómy kože, kerotenoderma, hemochromatóza, porphyria cutanea tarda) a dermatózy vyvolané inzulínom (acanthosis nigricans, fibroma molle mnohopočetné spojené s obezitou, pruritus, lipodystrofie – lokálne reakcie kože na inzulín a systémový alergický erytém, lipoatrofia, lipohypertrofia). Autori upozorňujú na refraktérnosť liečby niektorých z uvedených ochorení, nakoľko nie každá úprava glykémii môže mať benefit v ich liečbe.
Kľúčové slová:
dermatózy vyvolané inzulínom, diabetická angiopatia a neuropatia, diabetes mellitus, imunologicky mediované dermatózy, infekcie kože a povrchových slizníc, metabolizmom vyvolané dermatózy
Úvod
Problematika dermatologických ochorení a diabetes mellitus (DM) je zaujímavá s množstvom nejasností. V dermatológii je veľa dermatóz, ktoré viac menej môžu s diabetom súvisieť, nakoľko môžu diabetes predchádzať, a vtedy by sme ich mohli považovať aj za akýsi marker ochorenia, alebo sa súčasne s ním vyskytovať a navzájom sa ovplyvňovať. Kožné manifestácie diabetu postihujú 54–56 % pacientov s diabetes mellitus 1. typu (DM1T) a 60–71 % pacientov s 2. typu (DM2T) [1]. Diabetes je často asociovaný s dvoma dermatózami – psoriázou a hidradenitis suppurativa. Výskumom patogenézy týchto chorôb sa v posledných rokoch objavilo veľa nových poznatkov. Obidve dermatologické ochorenia sú najčastejšie asociované s metabolickým syndrómom, a preto jedným z prvých vyšetrení psoriázy a hidradenitis suppurativa je stanovenie glykovaného hemoglobínu. V prípade jeho pozitivity môžeme dosiahnuť dobrý liečebný efekt napríklad v liečbe hidradenitis suppurativa metformínom. V prezentovanej práci sme sa zamerali na vymenovanie najčastejšie asociovaných dermatóz u pacientov s diabetom.
Koža a sacharidy
Sacharidy sú v koži súčasťou mnohých základných molekúl podieľajúcich sa na tvorbe štruktúr dermis a pri funkciách kože. Nachádzajú sa v proteínoch (glykoproteíny, proteoglykány), vo veľkých polysacharidoch (glykogén, mukopolysacharidy – glykozaminoglykány – ako kyselina hyalurónová, chondroitínsulfát, dermatánsulfát a heparán, glykoproteíny), v určitých lipidoch (glykolipidy) a v nukleových kyselinách. Sacharidy sa vyskytujú v obaloch bunkových membrán (glykokalyx), sú inkorporované do desmosómov (adhézne molekuly), plazmatických membrán, bazálnych membrán, do spojivového tkaniva dermy (kolagén, laminín, fibronektín) a do bunkových organel.
Dermis a glukóza
Glukóza je transportovaná do keratinocytov (na rozdiel od iných buniek a tkanív) plazmatickou membránou voľne s vodou a s inými malými molekulami, teda bez spoluúčasti inzulínu, hexokinázy, alebo fosforylácie. Utilizácia glukózy v keratinocytoch je merateľná a je proporcionálna jej koncentrácii v substráte, narastá v prípadoch epidermálnej proliferácie (psoriáza, hojenie rán). Okrem keratínu v keratinocytoch môžu glukózu viazať tiež hemoglobín, kolagén, elastín, myelínové pošvy nervových buniek a podobne. U diabetikov koncentrácia glukózy v koži nalačno závisí od sérových hladín glukózy a menia sa vlastnosti tkanív. Pri vysokých glykémiách prebieha glykozylácia bielkovín intenzívnejšie, dochádza k tvorbe ireverzibilných produktov, pričom sa uvedené bielkoviny stávajú menejcennými, čo môže vyústiť do angiopatie, retinopatie, nefropatie aj neuropatie, ktorá býva sprevádzaná poruchou funkcie potných a mazových žliaz. Senzitívna neuropatia vedie k poruche vnímania tepla, tlaku, bolesti. Motorická neuropatia vedie k atrofii svalov, predovšetkým dolných končatín. Proces glykozylácie proteínov teda mení vlastnosti tkanív, dochádza ku zhrubnutiu kolagénu, stráca sa elastika a mení sa štruktúra epidermis [2]. Všetky uvedené procesy a zmeny vedú ku vzniku tzv. diabetickej dermopatie prejavujúce sa pruritom kože, zvýšenej tuhosti a suchosti kože, náchylnosti ku vzniku infekcií, zhoršením hojenia rán a podobne [3].
Epidermis a inzulín
Inzulín však má veľmi dôležitú úlohu pri metabolizme glukózy v epiderme – dôkazom sú receptory inzulínu na bunkách epidermy, ako aj pozorovanie abnormálneho rastu epidermy pri acanthosis nigricans, sprevádzajúcu viaceré syndrómy inzulínovej rezistencie, pri ktorej sú inzulínové receptory abnormálne, prípadne blokované. Za takýchto podmienok kompenzačne rezultuje vzostup cirkulujúceho inzulínu, ktorý sa môže viazať na receptory bunky pre inzulínu podobný rastový faktor, následkom čoho nastáva hyperplázia buniek (v našom prípade epidermy).
Typy diabetu
Niektoré ochorenia kože sú viac asociované s určitým typom diabetes mellitus, a preto uvádzame stručný prehľad typov diabetu:
- DM1T – autoimunitný, idiopatický
- DM2T – inzulínová rezistencia, porucha sekrécie inzulínu
- gestačný DM
- špecifické typy DM (genetické poruchy funkcie B-buniek, poruchy účinku inzulínu, choroby pankreasu, endokrinopatie s nadprodukciou kontraregulačných hormónov, infekcie, zriedkavé formy imunitne podmieneného DM, genetické syndrómy asociované s DM, diabetes indukovaný liekmi alebo chemikáliami)
Zvýšený výskyt diabetes mellitus pri niektorých dermatózach a dermatologických afekciách
Najčastejšie dermatózy asociované s DM je možné podľa etiológie, resp. poškodenia tkanív rozdeliť do 5 základných skupín združujúcich relatívne podobné dermatózy.
- diabetická angiopatia a neuropatia
- infekcie kože a povrchových slizníc
- imunologicky mediované dermatózy
- metabolizmom vyvolané dermatózy
- dermatózy vyvolané inzulínom
Diabetická angiopatia a neuropatia
Tieto dermatologické problémy sa manifestujú ako:
- syndróm diabetickej nohy
- ulcerácie nôh
- diabetická bulóza
- eryzipeloidný erytém
- diabetická rubeóza
Syndróm diabetickej nohy
Syndróm diabetickej nohy patrí medzi závažné neskoré komplikácie DM, vedúce k amputácii. Podľa WHO je syndróm diabetickej nohy definovaný ako dôsledok neuropatického, cievneho a kĺbového poškodenia nohy diabetika s rizikom infekcie, ulcerácie, gangrény a deštrukcie hlbokých tkanív vyúsťujúcich do amputácie končatiny [4].
Diabetická bulóza
Je charakteristická početnými intradermálnymi vezikulami až bulami až do 5 cm v priemere na dorzálnych častiach rúk a nôh, ramien a dolných končatín na nezapálenej spodine, najčastejšie sa vyskytuje u mužov s multiorgánovými komplikáciami diabetu. Patogenéza – príčinou je pravdepodobne vaskulárna insuficiencia v oblasti dermoepidermálnej junkcie.
Eryzipeloidný erytém
Postihuje dolné končatiny u pacientov s kardiálnou dekompenzáciou s aspoň 5-ročným trvaním diabetu. Erytém je ostro ohraničený ložiskový erytém, imponujúci ako erysipelas, bez celkovej symptomatológie (pacienti sú bez teploty, nie sú schvátení) a biochemicky sú bez zápalovej odozvy organizmu. Patogenézou je diabetická mikroangiopatia s aterosklerotickými zmenami steny malých ciev dermis so zúžením ich lumen s poruchou mikrocirkulácie tkanív dermis a ich insuficienciou, niekedy až s deštrukciou kostného systému dolných končatín.
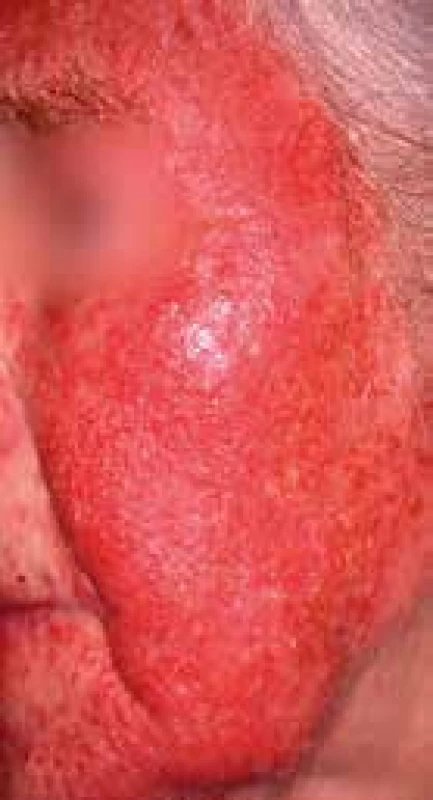
Diabetická rubeóza (tváre)
Vzniká v dôsledku mikroangiopatie ciev kože s dilatáciou vén a prekrvením superficiálnych venóznych plexov kože tváre, u pacientov s dlhodobo perzistujúcou hyperglykémiou môže vzniknúť rubeóza kože tváre (obr. 1).
![Sarcoma Kaposhi, idiopaticky vzniknutý u pacienta s dlhotrvajúcim subkompenzovaným DM [12]](https://www.forumdiabetologicum.sk/media/cache/resolve/media_object_image_small/media/image/2c058118e096be40ed7c771fa0457b6b.jpg)
Infekcie kože a povrchových slizníc
Na vzniku infekcií u diabetických pacientov sa podieľa ketoacidóza. Zvýšená hladina glukózy v sére a v tkanivách sa považuje za faktor podružný, nezohrávajúci zásadnú úlohu. Na vzniku infekcií pacientov s diabetom sa okrem ketoacidózy podieľajú abnormálne funkcie leukocytov – chemotaxia, adherencia, fagocytóza a intracelulárne zabíjanie fagocytovaných mikroorganizmov, ďalej nutričné poruchy tkanív v dôsledku mikro- a makroagniopatie, neuropatia. Xeróza – suchosť kože v spojení s generalizovaným pruritom so zhoršenými reparačnými mechanizmami kože (problematické hojenie rán) spôsobujú zvýšenú náchylnosť kože na infekciu. Do tejto kategórie ochorení spravidla patria: bakteriálne, mykotické a vírusové infekcie [5–7].
Kaposhiho sarkóm
Tak ako u imunosuprimovaných pacientov, najčastejšie po transplantácii obličiek, u pacientov liečených cyklosporínom, menej glukokortikosteroidmi a imuranom, sa môže vyskytovať Kaposhiho sarkóm tiež u pacientov s dlhotrvajúcim diabetom. Akceptovaným vyvolávateľom ochorenia je herpetický vírus – HHV8. Aké bunky zohrávajú primárnu úlohu vo vývoji Kaposhiho sarkómu sa doteraz presne nevie. Predpokladá sa, že vírus HHV8 infikuje vaskulárne a lymfatické endoteliálne bunky, ako aj bunky hemopoetického systému. Pri znížení imunosupresie, korekcie glykémii môže Kaposhiho sarkóm regredovať. Okrem kože, na ktorej vznikajú erytémové, infiltrované až tumorózne lézie tmavočervenej až hnedočiernej farby, môžu byť postihnuté aj viscerálne orgány [7].
Imunologicky mediované ochorenia
Do tejto skupiny patria uvedené klinické jednotky, z ktorých niektoré bližšie popisujeme.
- necrobiosis lipoidica diabeticorum
- granuloma anulare disseminatum
- scleredema diabeticorum
- pemfigoid
- vitiligo
- psoriáza
- lichen ruber planus
- reaktívna perforujúca kolagenóza
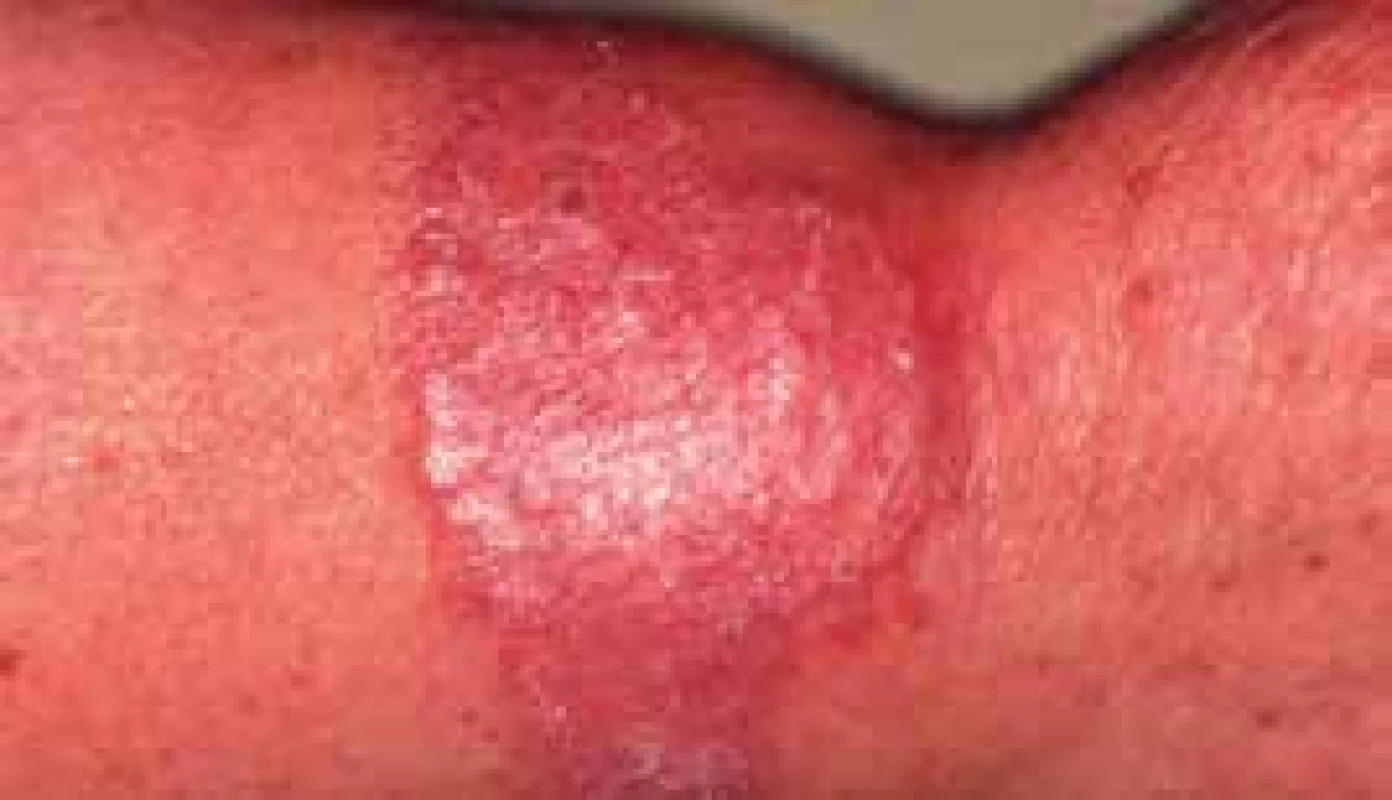
Necrobiosis lipoidica diabeticorum
Chronické ochorenie vznikajúce najčastejšie u pacientov s diabetom, prejavujúce sa granulomatóznym zápalom kória až tukového tkaniva vedúcim až k ložiskovej nekrobióze kolagénu so sklonom k ulcerácii imponujúce ako lupus vulgaris, resp. cirkumskriptná sklerodermia. Etiológia je neznáma. Predpokladajú sa imunitné mechanizmy vzniku necrobiosis lipoidica, ale tiež sa dáva súvislosť s diabetickou mikroangiopatiou (zhrubnutie bazálnej membrány ciev) [8], so zmenami metabolizmu kolagénu – zosilnený tzv „cross-linking“ kolagénu, zvýšená lyzyloxidáza a hydroxylyzin. V postihnutej koži bola dokázaná znížená hladina hydroxyprolinu a kolagénu s redukciou kolagénu I. Dokázaná bola aj súvislosť s necrobiosis lipodica a familiálnou beta-lipoproteinémiou. V dôsledku perivaskulárnych depozít C3, IgM, IgA sa uvažuje o necrobiosis lipoidica tiež ako o imunokomplexovej vaskulitíde v súvislosti s diabetom 1. a 2. typu.
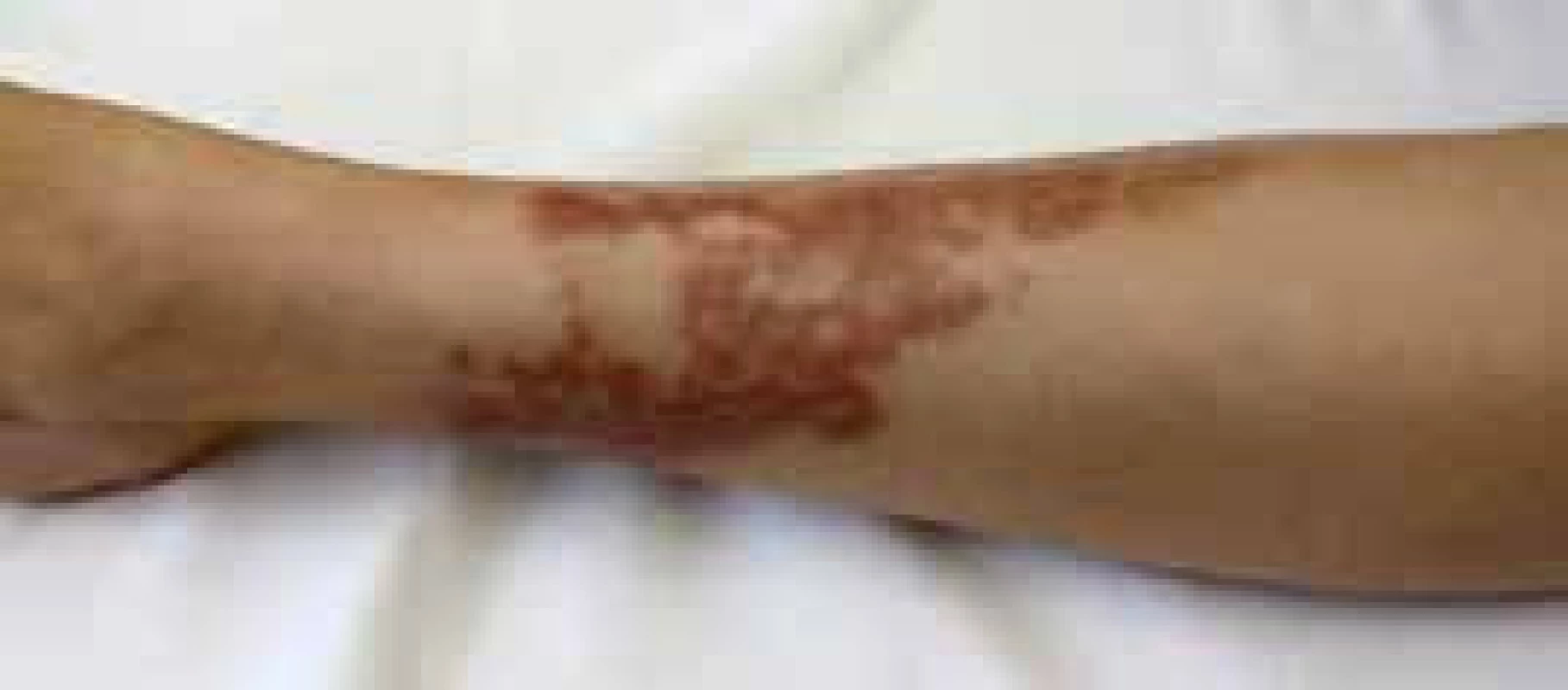
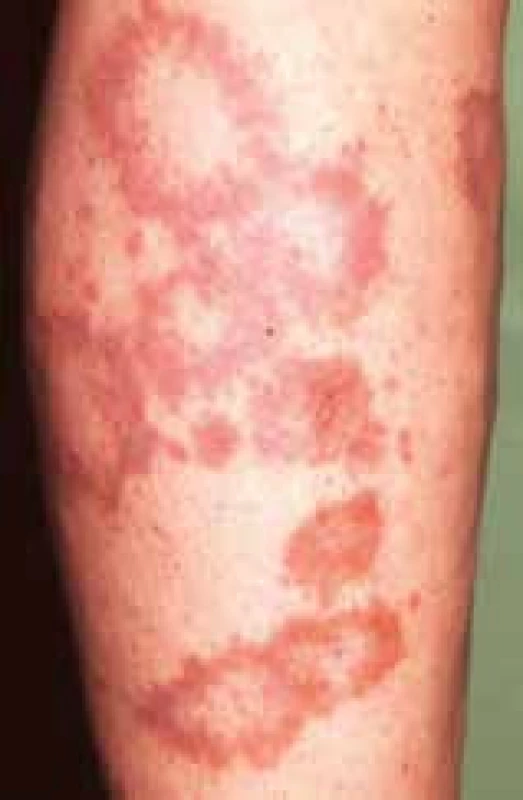
Z pacientov postihnutých necrobiosis lipoidica sú 2 z 3 pacientov diabetici, resp. majú abnormality glukózovej tolerancie. U diabetikov je 0,3–3,0 % prevalencia vzniku necrobiosis lipoidica. Klinický obraz a rozvoj ochorenia nezávisí od závažnosti vývoja diabetu. Ochorenie sa prejavuje najčastejšie vo veku 30 rokov s 3-násobnou prevalenciou u žien. Diabetes vzniku necrobiosis lipoidica môže predchádzať. Necrobiosis lipoidica má tiež asociáciu s granuloma anulare a sarkoidózou. U necrobiosis lipoidica rovnako ako u DM bola zaznamenaná zvýšená frekvencia HLA-B8, HLA-Cw3, HLA-DR4.
Ložiská necrobiosis lipoidica sú ostro ohraničené žlto-hnedé, indurované, nepravidelných okrajov najčastejšie v pretibiálnej (extenzorovej) lokalizácii dolných končatín. Lokalizované však môžu byť aj v oblasti členkov, stehien, nôh, horných končatín, hrudníka, dokonca aj vo vlasatej časti hlavy. Vývojom lézie v centre atrofujú v podobe oranžového ložiska s teleangiektáziami, glazúrovo porcelánového vzhľadu. Vážnou komplikáciou je problematicky sa hojaca exulcerácia, možný je aj prechod do carcinoma spinocellulare. Subjektívne pacienti pociťujú bolesť, pruritus, tiež však môže byť asymptomatický priebeh ochorenia. Asi v 20 % prípadov je pozorovaná spontánna regresia necrobiosis lipoidica.
Granuloma anulare
Klinický obraz ochorenia tvoria ploché ostro ohraničené mierne inflamované lesklé papuly, niekedy farby kože, rýchlo progredujúce niekedy až do rozsiahlych plôch tvoriacich okrúhle ložiská s palpačne vyvýšenými tuhými okrajmi. Centrum ložísk je v rovine kože bez rezíduí po prebehnutom procese. Predilekčné lokalizácie sú dorzum rúk, nôh a prstov, ale aj kĺby, gluteálna oblasť, tvár a pod. Až v 75 % prípadov v priebehu 2 rokov dochádza k spontánnej regresii. Etiopatogenéza granuloma anulare je neznáma. Pravdepodobne doposiaľ neidentifikovaný antigén – trauma, lieky, ultrafialové žiarenie, bodnutie hmyzom aktivuje T-lymfocytmi sprostredkovanú bunkovú imunitu. Generalizované granuloma anulare má v 20 % prípadoch asociáciu DM.
Histologické zmeny (granulómy) sú predovšetkým v dermis. Palisádovite usporiadané histiocyty obklopujúce ložiská degenerovaného kolagénu v zmysle nekrobiózy, perivaskulárne lymfocytárne infiltráty. V prípade diskrétnej formy ochorenia, histiocyty sú situované medzi kolagénnymi vláknami s perivaskulárnym lymfocytovým infiltrátom bez nekrobiózy.
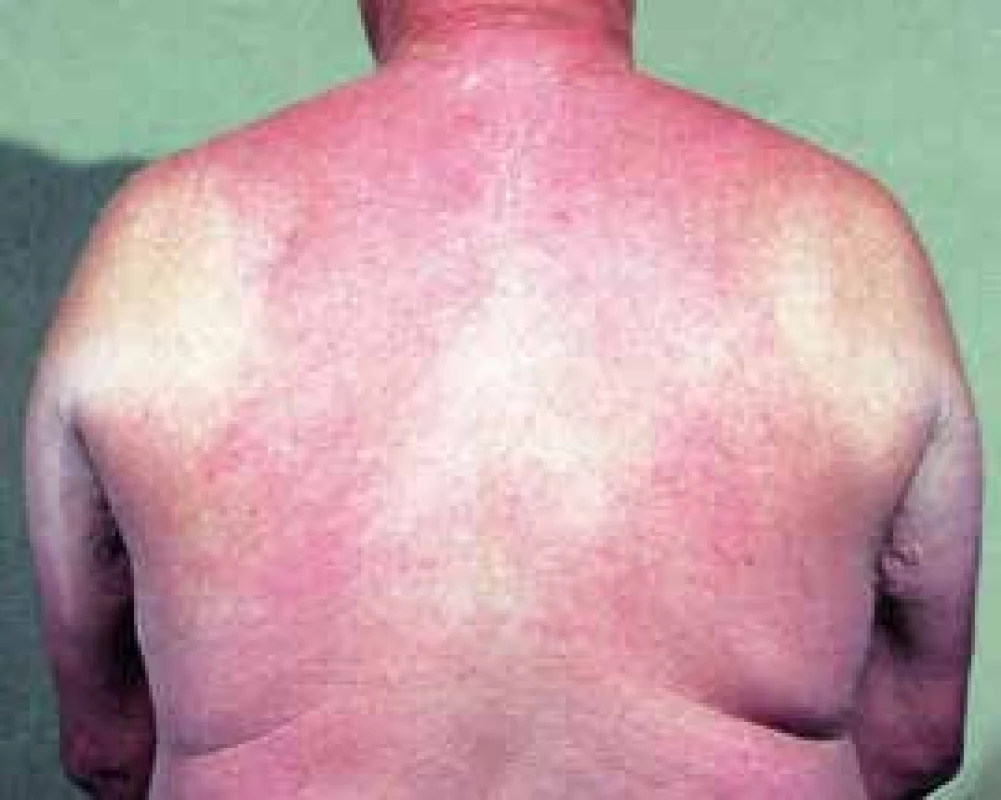
Scleredema diabeticorum
Vzniká asi u 3 % pacientov s hyperinzulinémiou a s DM2T rezistentným na inzulín. Klinicky sa pozoruje indurácia kože a podkožia zadnej časti krku, chrbta a ramien a obezita. Etiológia scleredema diabeticorum je nejasná. Pravdepodobne dochádza ku neenzymatickej glykácii kolagénu, ktorý sa druhotne hydratuje na polyol v dôsledku akumulácie a neenzymatickej glykácie albumínu. Ďalej dochádza k zhrubnutiu a separácii fibríl kolagénu, medzi ktoré sa ukladá kyselina hyaluronová a glykozaminoglykán, ktoré nahrádzajú v podkožnom tuku [9].
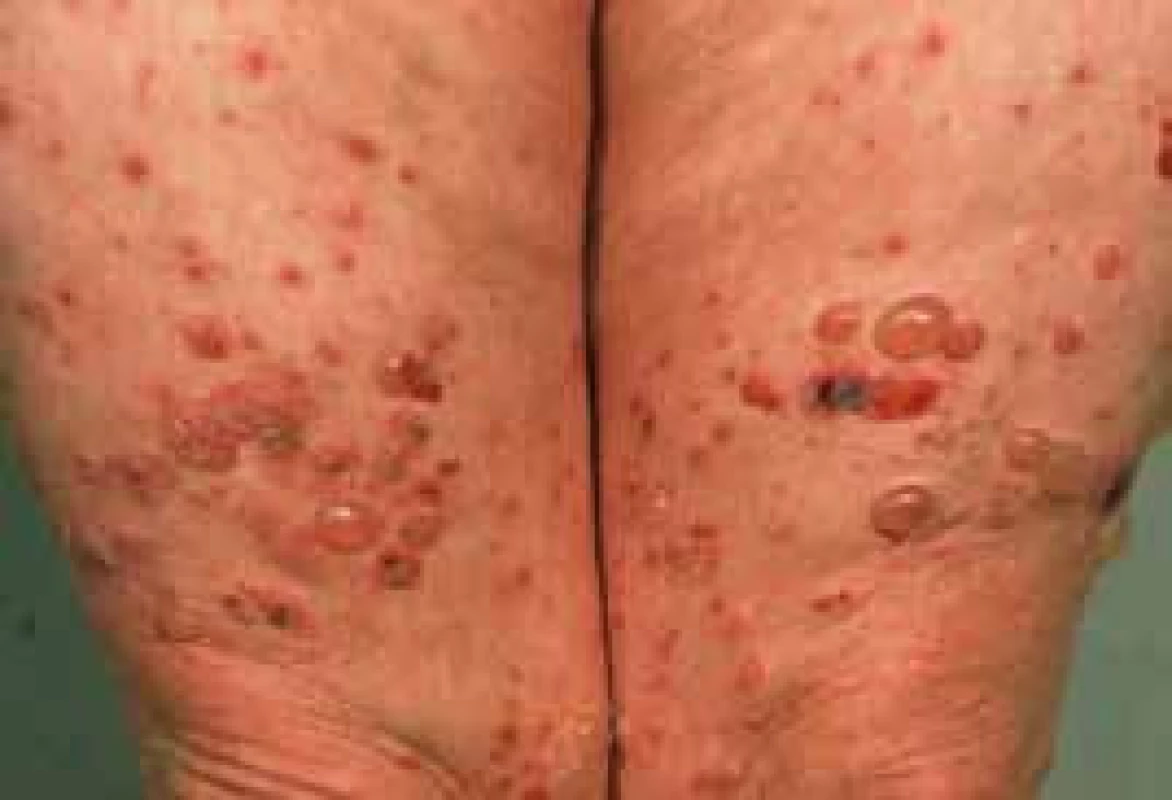
Bulózny pemfigoid
Treba odlíšiť od diabetickej bulózy, spoločný výskyt DM a bulózneho pemfigoidu je všeobecne akceptovaný.
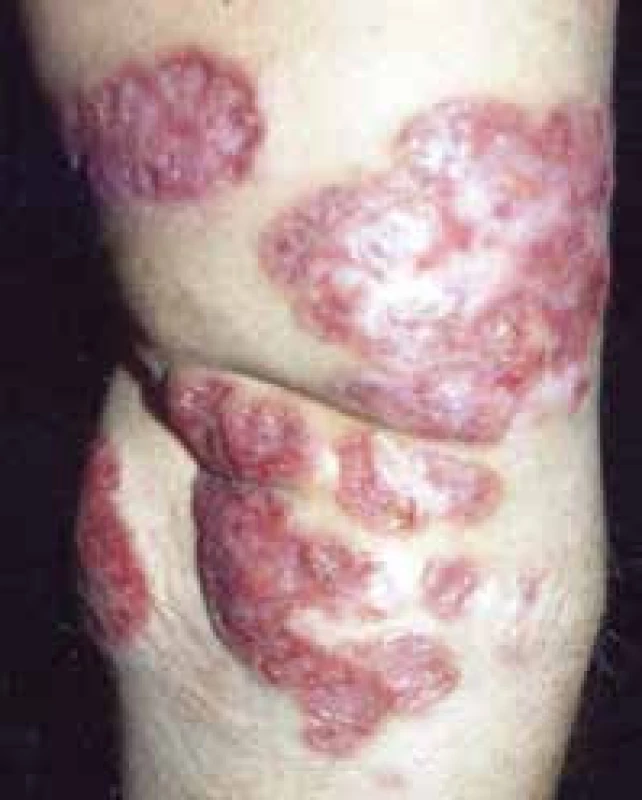
Reaktívna perforujúca kolagenóza
Podstata ochorenia je imunologická. Je asociovaná s prediabetom, ale aj chronickou renálnou insuficienciou – transepidermálna eliminácia patologicky zmeneného kolagénu. K sanácii dochádza po podaní cyklosporínu, preto sa predpokladá že v patogenéze zohrávajú dôležitú úlohu cytokíny (interleukíny, lymfokíny), uvoľňované z aktivovaných T-lymfocytov [10].
Metabolizmom vyvolané dermatózy
- syndróm žltých nechtov a voskovej kože
- diabetické tuhnutie kĺbov
- eruptívne xantómy kože
- karotenoderma
- hemochromatóza
- porphyria cutanea tarda
Dermatózy vyvolané inzulínom
- acanthosis nigricans
- fibroma molle (mnohopočetné spojené s obezitou)
- pruritus
- lipodystrofie – lokálne reakcie kože na inzulín a systémový alergický erytém
- lipoatrofia
- lipohypertrofia
Acanthosis nigricans
Acanthosis nigricans sa vyskytuje predovšetkým v dvoch variantoch ochorení, a síce ako paraneoplastický syndróm, sprevádzajúci gastrointestinálne a pľúcne malignity a benígna forma ochorenia asociovaná s metabolickým syndrómom, s DM a často tiež s hyperandrogenizmom. Acanthosis nigricans sprevádzajú viaceré syndrómy inzulínovej rezistencie, pri ktorej sú inzulínové receptory abnormálne, prípadne blokované. Za takýchto podmienok kompenzačne rezultuje vzostup cirkulujúceho inzulínu, ktorý sa môže viazať na receptory bunky pre inzulínu podobný rastový faktor, následkom čoho nastáva hyperplázia buniek (v našom prípade epidermy). Klinicky vznikajú hyperkeratotické makuly až papuly špinavo hnedej farby, predovšetkým v axilách, ale aj na laterálnych častiach krku, v miestach, v ktorých sa o seba navzájom trú dve plochy, tiež aj na prechodoch kože a slizníc. Obezita zhoršuje prejavy acanthosis nigricans. Liečba acanthosis nigricans nie je uspokojivá.
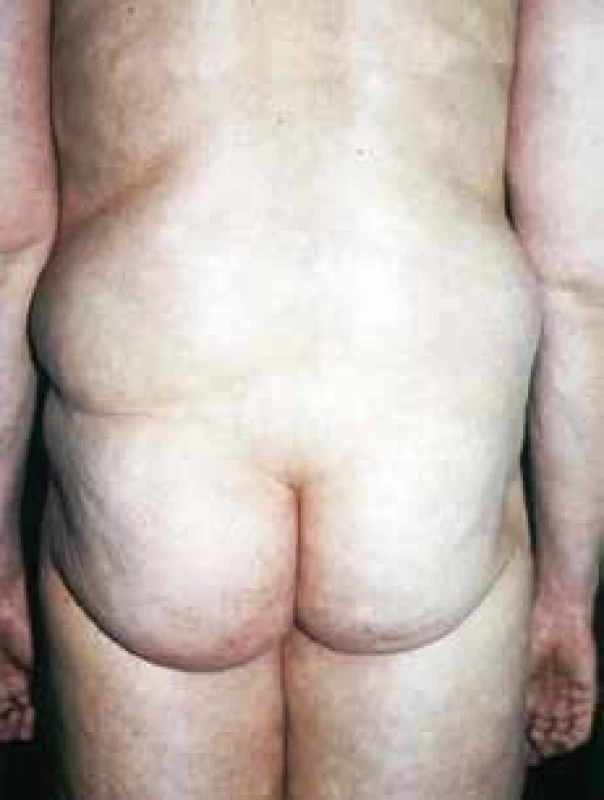
Lipomatosis benigna symetrica (syndroma Launois-Bensaude)
Ochorenie sa môže vyskytovať v asociácii s diabetes mellitus, chronickou hepatopatiou, hyperurikémiou a hyperlipidémiou, polyneuropatiou, ale tiež zhubnými nádormi. Vzácne sa vyskytuje aj familiárne. Ochorenie výrazne dominuje u mužov. Benígna symetrická lipomatóza je charakteristická zmnožením subkutánneho tukového tkaniva v oblastiach šije, ramenného pletenca, ramien aj panvy. Klinicky sa rozlišujú 3 typy ochorenia: „Magdelungov krk“, typ ramenného pletenca a typ panvového pletenca [11].
Doručené do redakcie 10. 2. 2017
Prijaté po recenzii 1. 3. 2017
prof. MUDr. Juraj Péč, CSc.
jpec@jfmed.uniba.sk
www.jfmed.uniba.sk
Sources
1. Romano G, Moretti G, Di Benedetto A. Skin lesions in diabetes mellitus: Prevalence and clinical correlation. Diabetes Res Clinic Pract 1998; 39(2): 101–106.
2. Vohradníková O, Perušicová J. Kožní projevy pri diabetes mellitus. Maxdorf Jessenius: Praha 1996. ISBN 80–85800–38–1.
3. Mahajan S, Korrane RV, Sharma SK. Cutaneous manifestation of diabetes mellitus. Indian J Dermatol Venerol Leprosy 2003; 69(2): 105–108.
4. Frykberg RG, Zgonis T, Armstrong D et al. Diabetic foot disorders: a clinical practice guidelines. J Foot Ankle Surg 2006; 39(5): 1–60.
5. Palencarova E, Plank L, Straka S et al. Phaeohyphomycosis due to Alternaria spp. and Phaeosclera dematioides: a histopathological study. Mycoses 1995; 39(2): 207–221.
6. Pec J, Minarikova E, Zaborska D et al. Treatment of dermal and subcutaneous pheaohyphomycosis of 55 years´s duration. Int J Dermatol 2008; 47(5): 526–529. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1365–4632.2008.03415.x>.
7. Babal P, Pec J. Kaposi´s sarcoma-still an enigma. J Eur Acad Dermatol Venereol (JEADV) 2003; 17(4): 377–380.
8. Krause WK. Diabetes mellitus and glucagonoma 121–137. In Krause WK, Jabbour S. Cutaneous manifestations of endocrine disease. Springer: Berlin Heidelberg 2009. ISBN 978–3642100024.
9. Pec J, Martinka E, Mokan M et al. Scleroderma diabeticorum in a patient with latent autoimmune diabetes in adults (LADA). Eur J Dermatol 1997; 7: 596–598.
10. Filo V, Buchvald J, Rasochova E et al. Perforating lipoidic necrosis: successful treatment with cyclosporin. Am J Dermatol Treatment 1998; 9: 41–43.
11. Filo V, Pec J. Lipomatosis benigna symmetrica – Launois-Bensaud syndrome. Diagnosis: Launois-Bensaud syndrome (1898). Eur J Dermatol 1996; 6: 533- 534.
12. Informace dostupné z WWW: <http://betablog.org/wp-content/uploads/2015/08/Kaposis-sarcoma-photo-credit-National-Cancer-Institute.jpg>.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Forum Diabetologicum

2017 Issue 1
Most read in this issue
- Angio OCT – a new non-invasive imaging examination method of diagnosing and monitoring of diabetic retinopathy
- Auto-immunity and diabetes mellitus
- Metabolic diseases and the eye in childhood
- Diabetes mellitus and skin disorders